Вирусологи оценили данные о повышающих риск смертности от COVID симптомах
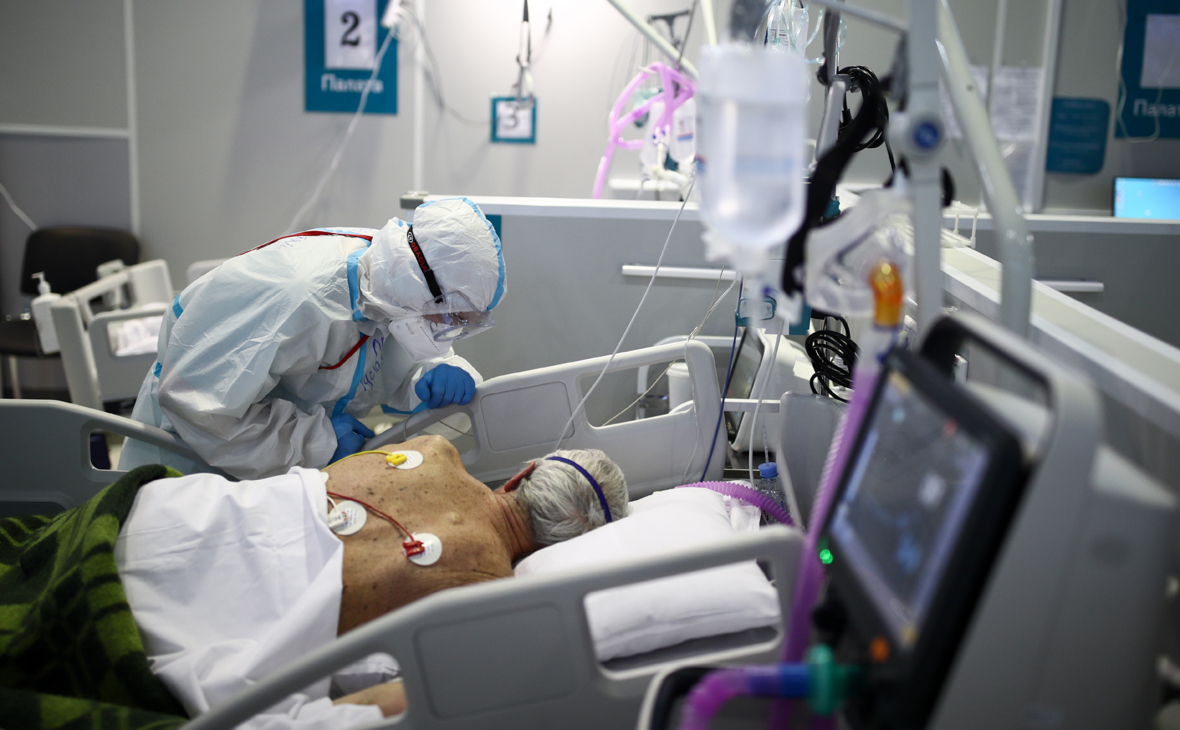
Информация о наличии неврологических признаков, увеличивающих в шесть раз вероятность летального исхода при коронавирусе, требует дополнительного детального изучения, считает ведущий научный сотрудник Федерального исследовательского центра фундаментальной и трансляционной медицины (ФИЦ ФТМ), профессор вирусологии Александр Чепурнов.
Ранее международная группа ученых во главе с сотрудниками Медицинской школы Университета Питтсбурга (штат Пенсильвания) пришла к выводу о том, что проявления неврологического характера у пациентов с COVID-19, в числе которых отсутствие вкуса или обоняния, могут в шесть раз повышать вероятность летального исхода. Авторы доклада отметили, что среди пациентов, госпитализированных с COVID-19, преобладали неврологические симптомы. Наличие ранних заболеваний из области неврологии либо усиливало их, либо приводило к их возникновению у пациентов, что повышало летальность от COVID-19.
«По коронавирусу сейчас вообще все требует дополнительного изучения, потому что он оказался таким полинаправленным. Я вижу и суставные травмы постковидные, причем я вижу, что все это продолжается на протяжении полугода. Про неврологические проявления вообще в принципе неплохо известно, да, действительно, они есть. Они играют важную роль, их много, и они значимые», — отметил Чепурнов.
Иммунолог, заведующий лабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний ФГБНУ НИИ вакцин и сывороток им. И.И. Мечникова Михаил Костинов не исключил, что выводы авторов доклада могут быть объективными.
При этом эксперт подчеркнул важность влияния на протекание болезни уже имеющихся с рождения поражений центральной нервной системы и генетических факторов.
«Допустим, взять детей, которые имеют поражения ЦНС — это внутриутробные поражения по разной симптоматике. Можно думать, что, когда они становятся взрослыми, все эти поражения восстанавливаются до конца, конечно, можно сказать, что да, но это под вопросом. И поэтому получается, что поражение нервной системы скрытое есть, просто у каждого человека по-разному проявляется, и, когда попадает вирус и есть больные места, как раз активизируется это больное место», — рассказал он.
По мнению эксперта, если параметры врожденного иммунитета в норме, они быстро реагируют на попадание вируса, тогда и исход болезни более благоприятный.
«Часть [заболевших COVID-19] выживают, часть не выживают, часть [переносят заболевание] на ногах, а часть тяжело, потому что есть взаимосвязь с параметрами врожденного иммунитета. Тоже генетический показатель и генетический фактор, который передается из поколения в поколение. Это все взаимосвязано», — пояснил Костинов.
В разговоре с РБК Чепурнов указал на необходимость и важность реабилитации переболевших COVID-19. «Вначале казалось, что вот люди переболели и главное позади. А дальше стало выясняться, что много летальных исходов постковидных. Безусловно, нужно много говорить и делать в плане реабилитации постковидной, это не только нормализация ситуации с легкими, всем давно хорошо известно, что травма легких в виде пневмонии требует длительной реабилитации. Теперь очевидно, что и неврологические факторы важны. Длительно людей преследуют искаженные запахи, самые неприятные причем, искаженное чувство вкуса и так далее», — сообщил он.
С тем, что реабилитация пациентам необходима, согласен и Михаил Костинов.
«У кого поражена печень — одна программа реабилитации, почек — другая, нервы — другая, и так далее. Будет возникать вопрос психологических консультаций. Те, которые тяжело перенесли, возможно, 15–20–30% из них не вернутся в исходный уровень качества жизни. Конечно, придется работать с психологами. Первая часть — делать все возможное, чтобы человек выживал, а вторая часть — адаптировать его к жизни или реабилитировать. Как будет организована реабилитация — в дальнейшем требует решения. Но факт — это не обычная вирусная инфекция, которая переносится на ногах — и все, это нам даст еще работы в ближайшие 20–30 лет», — заключил он.





















